幼儿急疹:热退疹出

幼儿急疹又称婴儿玫瑰疹。本病多见于6个月至2岁的小儿,尤以1周岁以下婴儿更多见,传染性不强。患儿突发高热,体温39~40 ℃以上, 持续3~5 天后体温骤降, 热退后全身出现淡红色斑疹、斑丘疹,可有枕后及颈部淋巴结肿大。此病是病毒引起,目前尚无特效抗病毒药物。主要是加强护理及对症治疗。体温较高,如宝宝出现哭闹不止、烦躁等情况,可以给予退热药物或物理降温,同时应注意补充水和营养物质。出疹后病情就开始逐渐好转,一般可不用抗生素。
2、风疹:低热出疹

由风疹病毒(RV)感染引起急性呼吸道传染病。风疹的疹子来得快,去得也快,如一阵风似的,“风疹”也因此得名。本病以前驱期短、低热、皮疹(常于发热第1-2天开始出疹并于1天内出齐,出疹顺序:面部→颈部→躯干→四肢,呈细点状淡红色斑疹,疹间有正常皮肤)和耳后、枕部淋巴结肿大为特征,一般病情较轻,病程短,预后良好。
本病无特殊治疗,一般为轻症,不需要特殊治疗,主要为对症治疗及并发症治疗。预防风疹最有效的方法是接种风疹减毒活疫苗。主要对象是8个月以上的小儿及儿童、易感育龄妇女。减少孩子与风疹病人面对面接触,不要让孩子与风疹病人面对面地谈话等。本病需隔离至出疹后满5天医学证明已治愈。风疹一次得病,可终身免疫。
3、麻疹:疹出高热
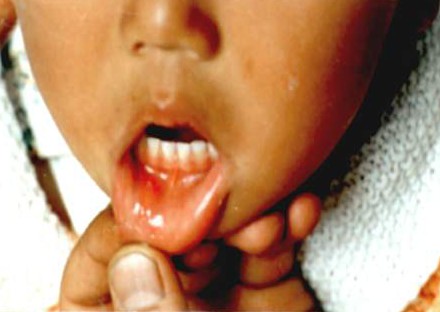
由麻疹病毒所致,传染性强,表现为发热、咳嗽、流涕、流泪及全身斑丘疹。发热早期口腔可见粘膜斑,发热3至4天出疹,出疹期约为3至5天。出疹期体温更高,皮疹特点为红色斑丘疹,自头部和颈部开始发疹,并沿着孩子的躯干、手臂和腿部蔓延,皮疹可以融合成片状。皮疹出至手心、足心就算出齐。这时孩子一般会转好,体温降至正常,疹退后留有色素沉着或脱皮,麻疹常并发肺炎及中耳炎。
本病至今尚未发现特异的抗病毒药物,故治疗重点在加强护理,对症处理和防治并发症,提倡早发现、早隔离、早治疗。高热不宜采用冷敷和酒精擦浴降温,以免刺激皮肤,影响皮疹透发。如并发有肺炎、喉炎、心功能不全、脑炎等时,应立即就医,病重的应及早住院。
麻疹减毒活疫苗是预防麻疹的重要措施,其预防效果可达90%。流行季节,易感儿尽量少去公共场所。与接触麻疹的易感者应检疫观察3周。麻疹流行时可在接触麻疹后2天内对易感者应急接种。人丙种球蛋白在接触麻疹后5天内肌注可预防患病。接触5天后注射只能减轻症状。该病需隔离至出疹后五天,并发肺炎延长至10天。
患过麻疹的人一般终身不会患麻疹,但近年存在麻疹病毒变异,也存在再发可能。
4、水痘:“四世同堂”

由水痘-带状疱疹病毒所致。高传染性,可引起皮肤上出现异常瘙痒的水疱状皮疹,遍布全身,皮疹初为斑丘疹,然后发展为充满透明液体的疱疹,24至48小时疱内液体变浑浊,水痘破裂并结痂。全身可同时存在不同时期的皮疹,即:斑丘疹、疱疹、结痂同时存在。
本病属于自限性疾病,一般不需要特别的治疗,主要是对症处理及预防皮肤继发感染,保持清洁避免瘙痒,瘙痒时可用炉甘石洗剂涂擦。发烧时最好是以采取物理退烧法,应避免使用阿司匹林类的药物来退烧。如发现孩子出疹后持续高热不退、咳喘,或呕吐、头痛、烦躁不安或嗜睡,惊厥时应及时送到医院。对可疑或确诊为水痘的患者应进行隔离。隔离应持续到全部疱疹干燥结痂时为止或出疹后7天结束。对接触过水痘病人的孩子最好也要隔离观察3周。流行期间尽量少带孩子去公共场所。
5、猩红热:杨梅舌
